病床削減へ厚労省圧力 再編・統合求め病院名公表
―地域の実情踏まえた議論必要―
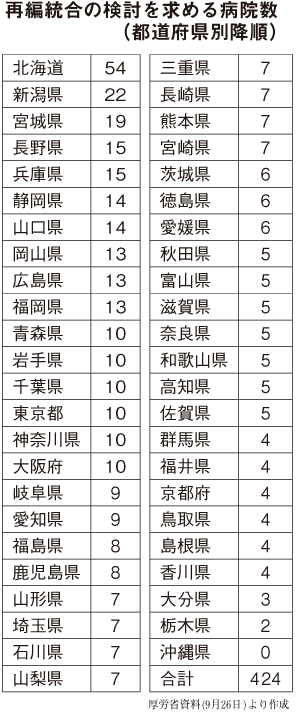
厚労省は9月26日、再編統合を求める424の公立・公的病院等の名称を公表した。病床削減ありきの病院名公表や、地域の実状を無視した選定手法などに異論が噴出している。病院の縮小・廃止は、医療過疎、地域の荒廃を進める。地域の実状を踏まえた議論が求められる。
「住民不安招く」「全国一律の基準不適切」
 |
医療費の抑制に向けて、地域医療構想では、2025年に全国で病床を135万床(2013年)から119万床に減らす計画である。ほとんどの公立病院等で将来の病床計画を策定済みだが、政府は「現状維持が多い」などとして、計画の再検討を求めている。
厚労省は、急性期機能を持つ1,455の公立病院等を対象に、がん、心疾患、救急、へき地など9領域16項目の診療実績について、人口規模が近い地域ごとに分けて、各病院を相対評価した。全ての実績で下位3分の1に該当、又は自動車で20分以内に、自院と似た実績を持つ病院がある場合について、再編・統合の検討が必要とした。遅くとも20年9月末までに「原則、現在の計画を変更する前提」で再検討し結論を得る。見直し例として、急性期病床等の削減・転換、夜間救急の中止、周産期医療を他病院に移管などが示されている。
病院名公表に対し、自治体からは、地域の実状を踏まえていないなど批判・異論が相次いでいる。27日、全国知事会は、「地域の命と健康を守る最後の砦である自治体病院が機械的に再編統合されるという住民の不安を招きかねず、地域の個別事情を無視するもので、公平な視点とは言い難い」との声明を発表した。10月4日の国と地方の協議の場では、知事会・市長会・町村会の委員連名で「地域により公立病院等が果たす役割は異なり、全国一律の基準で分析したデータだけで再編統合を推進することは適切ではない」との意見を提出した。
地理、疾病の特性なども考慮されない
診療実績は、各症例の総数に基づいており、規模が小さい病院ほど下位に判定されやすくなる。下位に該当した病院は、200床以下が7割強を占める。公表病院が最多の北海道や東北地方は、広域行政の上、積雪寒冷や交通事情が悪いことなどから、小規模病院が点在する事情がある。医療従事者が不足する中、特に地方では、医療ニーズがあっても医師等が確保できず、患者を受け入れられない実状もある。
都市部でも、周辺に高度医療を担う大学病院などが複数あれば、診療実績が低いと判定されやすい。軽度な手術や術後の回復期などを担う地域の医療連携上の役割や、地域のかかりつけ医が利用できる開放型病床の役割などは考慮されていない。
実績指標も、がん・心臓・脳疾患領域が中心であり、神経疾患・整形外科やリハビリを主体とする専門病院、難病患者、障害者の医療を多く担う病院なども再編・統合対象に選定されるなど、個々の病院の特性も考慮されていない。
自動車で20分以内であれば近隣に病院があるとされるが、高齢者や障害者はじめ住民の生活環境を踏まえないものである。
地域の実状を踏まえない機械的な分析には問題が多く、病院名公表は住民や医療現場にいたずらに不安と混乱をもたらしている。
「強制するものではない」 変更なしもあり得る
病院名を公表した26日の審議会では、再検討対象の病院について日本医師会の委員からの「調整会議の議論の中で、結果として何も変わらないことも十分あるか」との質問に対し、厚労省担当者は「議論の上、現時点で変わらないことも十分にありうる。行政として強制するものではない」とし、その旨を都道府県等にも説明していくとした。
翌27日も、厚労省は、「必ずしも医療機関そのものの統廃合を決めるものではない」「病院が担うべき役割や、それに必要な病床削減などの方向性を機械的に決めるものではない」との見解を公表した。関連通知の発出に先立ち、異例の対応である。さらに、同日、加藤厚労大臣も、再検討対象の病院について「(再編・統合など)機械的な対応はしない」と強調し、「個々の地域の特性に応じた議論が必要」との認識を示している。
地域での病院の縮小・再編は、医療過疎の深刻化、さらには地域の存廃にも関わる。患者・住民、医療現場はじめ、地域の実状を踏まえた医療提供体制の充実に向けた議論が求められる。
以上