社会保障審議会・介護保険部会が意見取りまとめ
安上がりの介護提供体制を構築
施設利用を抑制 無資格者活用―利用者負担増さらに
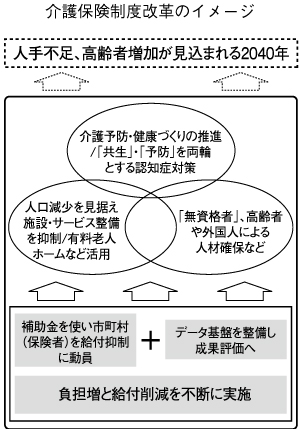
社会保障審議会(介護保険部会)は2019年12月、介護保険制度の見直しに向けた「意見」を取りまとめた。少子化で働き手が減る一方、高齢者数がピークを迎える2040年頃を視野に、利用料引き上げや介護予防を通じてサービス利用を抑えるとともに、介護人材への無資格者や高齢者等の参入、データ利活用などを進めて、安上がりに介護サービスを提供していく方向性を打ち出した。政府は「意見」を基に法令を改正し、全国で体制の構築を進めていく構えだ。
 |
「意見」では、低所得者が老健など介護保険施設に入所する際の食事・居住費の助成措置(補足給付)について、利用者に月2万2,000円の追加負担を打ち出している。負担増の対象は年収120万〜155万円の者とする。入所に係る費用(特養・多床室の場合)は月6万から8万2,000円に引き上げられ、月10万円の年金収入のほとんどが施設利用で吸い上げられる。
施設の短期利用の場合にも追加負担を求める。年収80万円以下で1日210円、120万円以下で同350円、155万円以下で同650円、各々負担を引き上げる。介護を担う家族の負担軽減などを図るショートステイの利用抑制は、政府が進める介護離職ゼロにも逆行する。
補足給付が受けられる資格要件もさらに厳しくする。現在、預貯金1000万円以下(単身)の基準について、年収80万円以下は預貯金650万円以下、120万円以下は同550万円以下、155万円以下で同500万円以下に引き下げる。補足給付打ち切りとなれば年27万〜78万円の負担増となり、退所者が続発する事態が懸念される。
また、利用料負担に歯止めを設ける高額介護サービス費について、医療保険制度(高額療養費)に合わせるとして、年収383万円以上で月4万4,000円の上限基準のところ、年収770万円〜1160万円は同9万3,000円、年収1160万円以上は同14万円に2〜3倍に引き上げる。さらに、1割負担者のみの世帯に設けられていた年間の負担上限額44万6,000円は2020年度末で廃止する。サービス利用の抑制ではなく、高額所得者には、税・保険料で応分な負担を求めるべきである。
予防・健康づくり推進
「意見」は、少子化で働き手が著しく減る一方、2040年頃には65歳以上の高齢者数がピークを迎えるとして、介護予防を進めてサービス利用を抑えていく方向性を打ち出している。
予防・健康づくりでは、市町村が介護予防事業で実施している「通いの場」の全国展開を図る。地域の高齢者が公民館・地域のたまり場などで体操、趣味活動や生涯学習などを行う取り組みであり、医療機関、介護施設や企業・民間団体を巻き込んで広げていく方針だ。低い年金の下、健康的な食生活や定期健診に事欠く高齢者も少なくない。高齢者が予防・健康づくりに安心して取り組めるよう、就労・生活支援、送迎や安全確保など手厚い環境の整備が必要である。
また、「意見」では、利用者の地域とのつながりを継続するとして、市町村の総合事業について、要介護認定を受けても引き続き利用できる形に見直すよう求めている。総合事業は、要支援者の訪問・通所介護を市町村がサービス水準・報酬を保険給付よりも切り下げて実施できるものだが、要介護者の利用を既成事実化し、将来的に要介護者を介護保険給付から切り離し、総合事業に移して、給付抑制を図る布石といえる。
無資格者で現場対応
深刻化する人手不足には、従来の介護職員の処遇改善に加え、高齢者、他業種や外国人など多様な人材を確保することが重要としている。頂点に介護福祉士など専門職を据え、基盤となる裾野は非専門職を活用した「富士山型」の構造を目指すべきとしている。介護専門職が担う役割を狭める一方、事実上、研修水準などを緩和した「無資格者」や介護助手の形で安上がりにサービスを担ってもらう形で対応するよう求めるものである。さらに、人材対策に係る実務者会議の取りまとめでは、施設入所者に作業を手伝ってもらうことや、その家族に職員になってもらうことを促している。
18年度改定では、生活援助について、より短時間で資格を得られる簡易研修資格が導入されている。「無資格者」を拡大していくことは、介護サービスの専門性を低め、介護現場全体の賃金水準がさらに低下していくことになりかねない。全産業平均一般に比べ10万円以上低い賃金水準の抜本的な改善に向けて、介護事業者の基本報酬の引き上げなどを正面に据えることが求められる。
自治体を給付抑制に駆り立てる
予防・健康づくりなどを強力に進めるため、市町村を補助金で後押しすることが打ち出されている。「意見」は、「保険者機能強化推進交付金」の抜本的強化が必要として、予算規模の拡大などを求めている。20年度予算案では「介護保険保険者努力支援交付金」が新たに創設される予定である。
推進交付金は、通いの場の参加率、給付適正化に向けたケアプラン点検や、要介護状態の維持・改善の度合いなど国が定めた指標に従って、市町村の取組・実績を採点して補助金を付与するものである。給付抑制の取り組みを強める自治体に対する財政支援である。
さらに、「意見」では、成果指標を広げ、配点シェアも増やすよう求めている。要介護認定率の低下などがより評価される見通しであり、さらに市町村は給付抑制の競争に駆り立てられていく。
データ使い成果評価に傾斜
合わせて、データ基盤を基に、効率的・効果的な介護を進める方針が示されている。要介護認定情報や介護レセプト、リハビリデータを収集したVISITに加え、これらを補完する高齢者の状態・ケア内容データを収集するCHASEが20年度より運用を開始する。「意見」は、データの利活用に向けて環境整備を進めるよう強調する。
CHASE設計に関わる実務検討班の取りまとめでは「アウトカム評価などによる質の高い介護に対するインセンティブ措置を拡充」し、介護の効果を高めていくよう提案している。18年度改定では、VISITデータの提出などに対し加算で評価している。
データに基づき利用者の状態像に合ったサービスが提供されることは望ましいが、国の社会保障費の抑制路線の下、データを活用して、ADL・要介護度の改善など成果に重きを置いた報酬評価が強められていく流れが懸念される。
以上