患者と医師の「かかりつけの関係」強めフリーアクセス制限へ
特定疾患療養管理料から3疾患(糖尿病、高血圧症、脂質異常症)を除外し、当該慢性疾患患者を生活習慣病管理料へ移行させる政策的・政治的な狙いは何か?
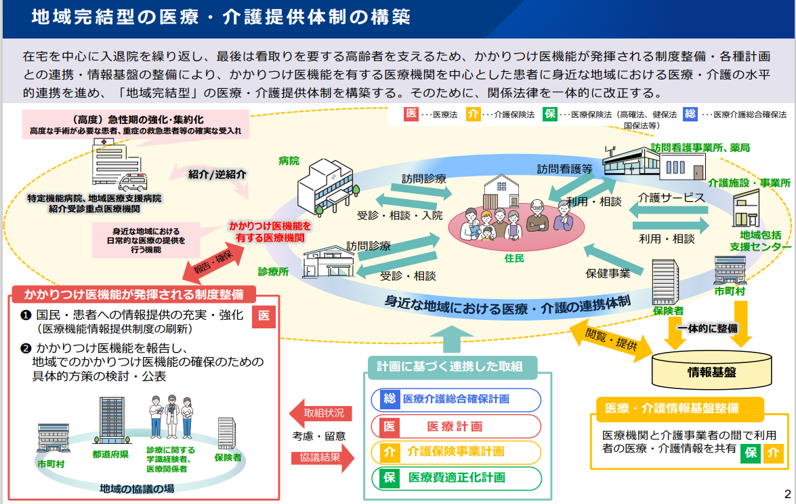
医療費削減という狙いだけでなく、医師(医療機関)と患者が1対1で対応する「かかりつけの関係」の構築・意識涵養にむけた布石とも言えます。国は、平時にまず受診する医師を事前に決めておく「登録制度」の実現も半歩進める形で新たに外来医療提供体制の構築を図る構えです。
医師が患者の生活実態にも配慮し、コミュニケーションを図りながら日常診療が進められてきました。明確な療養(治療)計画書への「同意」(署名)までは要しない特定疾患療養管理料から、患者(医師等)と相談の上で策定した「療養計画書」に基づき、患者の「同意」(署名)を求めて治療を計画的に進めていく生活習慣病管理料へシフトさせることになります。生活習慣病管理料Ⅰの算定実績は特定疾患療養管理料の57分の1という差があります。患者の状態の違いによるものが大きな差の原因です。
【2024年診療報酬改定】特定疾患療養管理料【廃止】の衝撃③ 生活習慣病管理料の置き換えは困難 算定実積は57分の1
かかりつけの関係構築の地ならし
2025年4月より施行される「かかりつけ医機能報告」では、報告に基づき各種「かかりつけ医」機能があると確認された医療機関(医師)では、患者に「かかりつけの関係」を文書等で説明する努力義務が課されます。
診療報酬改定で特定疾患療養管理料からの締め出しを使い「かかりつけの関係」の構築等にむけて地ならしとも言えます。
とりわけ、生活習慣病管理料(Ⅱ)は、全身的な医学管理の中心となる「主病」が複数存在しますが、複数医療機関(医師)で併算定が認められない場合、事実上、1人の医師(医療機関)で全て管理する形を強いられることになります。また、フリーアクセス制限としても強力に機能し、事実上、生活習慣病患者の疾病管理については「登録制度」に近くなることに注意が必要です。
フリーアクセスの制限に向けた構図
〇診療所・中小病院において、通院患者の多くを占める生活習慣病患者(糖尿病、高血圧、脂質異常症)について、より厳格(高次)な管理が求められる。
〇生活習慣病の管理について、日々の療養上での注意などを伝える特定疾患療養管理料から、治療計画書に患者の同意(署名)を要する生活習慣病管理料に集約させる。
〇2025年4月より施行される「かかりつけ医機能報告」にて導入される、医師が慢性疾患を持つ高齢の患者などに行う「かかりつけの関係」の説明(書面等活用)も見据えて、医師と患者が1対1対応する関係を、診療報酬の側面から 補強し、意識涵養を図っていく。
〇平時に最初に受診する医師をあらかじめ決めておく「登録制度」に向けて、半歩進める格好です。
〇特定疾患療養管理料の受け皿となる生活習慣病管理料Ⅱについて、患者1人につき1人の医師(医療機関)が算定する運用となれば、実質、登録制度となる。
〇検査・処置等は別途算定できる「特定疾患療養管理料」から、それらは込みとなる包括評価の「生活習慣病管理料」の項目に移行させる。
〇生活習慣病患者について、実質、「人頭払い」への移行も視野に入る。
増える高齢者の救急入院について、急性期1以外で対応
診療報酬改定で急性期一般1の患者基準を厳格化しました。地域の病院は「かかりつけ医」機能に特化させることを狙っています。介護保険施設等の「協力医療機関」として、外来、訪問診療等を担い、緊急時は入院対応(急性期1以外)させます。
具体的な改定内容
〇協力医療機関の増加も見越して、介護保険施設・集合住宅の入所者に対して、より効率的(安価)な在宅医療を進める。在宅かかりつけ医の基本報酬である在医総管等は切り下げる。
〇マイナンバーカードの健康保険証利用(医療DX)を通じて、多職種の連携に伴い生じる「タイムラグ」「移動ロス」をそぎ落とす。つまり、人員を増やさないまま、一層、効率的な医療提供を求めていく。
〇生活習慣病管理料にて策定する「療養計画書」について、医師からの指導等をマイナポータル上で閲覧できる「患者サマリー」での代用を認めるなど、患者のマイナポータルの開設・利用を促進する。


